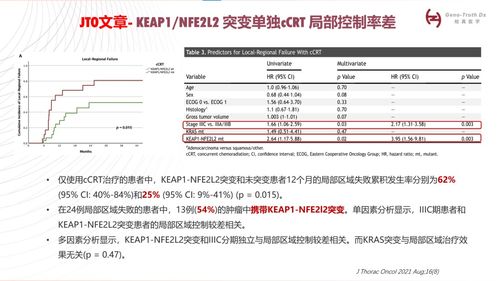
引言:當標準方案遇到特殊突變
非小細胞肺癌(NSCLC)的同步放化療后使用度伐利尤單抗鞏固治療,已成為不可切除III期患者的全球標準。腫瘤的分子異質性意味著并非所有患者都能同等獲益。其中,KEAP1和NFE2L2(編碼NRF2蛋白)基因的突變,正成為一個關鍵的預測性與耐藥性生物標志物。本次講解將探討這一特殊突變背景如何與免疫治療“喜結良緣”,即從對立挑戰轉化為潛在的精準治療機遇。
第一部分:主角介紹——KEAP1/NFE2L2通路與免疫微環境
- 正常功能:KEAP1是NRF2的負調控因子。在氧化應激下,KEAP1失活,NRF2入核,啟動一系列抗氧化和細胞保護基因的表達,維持細胞穩態。
- 突變后果:KEAP1功能喪失突變或NFE2L2激活突變,會導致NRF2通路持續異常激活。
- 與免疫的“矛盾”:這條通路的持續激活,一方面可能增強腫瘤細胞對放化療所致氧化損傷的抵抗(導致放化療療效不佳),另一方面會重塑腫瘤免疫微環境,例如通過代謝重編程(如增加糖酵解、谷氨酰胺代謝)營造一個免疫抑制性的腫瘤微環境,理論上可能削弱以度伐利尤單抗為代表的PD-L1抑制劑的療效。
第二部分:臨床現實——“良緣”前的挑戰
大量回顧性數據表明,攜帶KEAP1/NFE2L2突變的NSCLC患者:
- 對同步放化療的應答率相對較低。
- 在接受免疫檢查點抑制劑(包括度伐利尤單抗)治療時,無進展生存期(PFS)和總生存期(OS)獲益顯著受限。在PACIFIC模式中,這類突變患者可能屬于預后較差的亞組。
- 突變可能與吸煙史較少的患者群體相關,而這部分患者本身的腫瘤突變負荷(TMB)可能較低。
這似乎是一段“不和諧”的關系,突變成為了療效的“絆腳石”。
第三部分:轉機與“喜結良緣”——機制啟示與聯合策略
真正的“喜結良緣”并非忽視矛盾,而是基于深刻理解,找到協同破局之道。研究揭示了KEAP1/NFE2L2突變腫瘤的獨特弱點,為聯合治療提供了靶點:
- 靶向代謝弱點:NRF2激活導致谷氨酰胺代謝依賴。聯合使用谷氨酰胺酶抑制劑(如Telaglenastat),可能剝奪腫瘤細胞的能量和生物合成原料,逆轉免疫抑制,與度伐利尤單抗產生協同作用。
- 克服抗氧化屏障:異常活躍的抗氧化系統保護了腫瘤細胞。聯合使用NRF2抑制劑或增加氧化應激的藥物(如某些化療藥或放療增敏劑),可能打破其防御,增強免疫原性細胞死亡,從而提高免疫治療療效。
- 調節腫瘤微環境:針對該通路下游招募的免疫抑制細胞(如Tregs, M2型巨噬細胞),可考慮聯合其他免疫調節劑。
第四部分:未來展望——精準下的“良緣”
將KEAP1/NFE2L2突變從單純的負面預測標志物,轉化為可操作的聯合治療指導標志物,是實現“喜結良緣”的關鍵。未來方向包括:
- 前瞻性臨床試驗驗證:設計專門針對該突變人群的臨床研究,評估度伐利尤單抗聯合上述靶向藥物的安全性與有效性。
- 多維生物標志物整合:結合PD-L1表達、TMB、STK11共突變等,更精細地劃分患者亞群。
- 治療時機探索:是鞏固治療時聯合,還是更早地在同步放化療期間介入?
###
在NSCLC同步放化療后度伐利尤單抗鞏固治療的時代,KEAP1/NFE2L2突變初看是“良緣”的阻礙。但通過深入的基礎研究,我們正將其轉化為一個行動指南。它不是簡單的“無效”標簽,而是指向了“如何聯合治療可能有效”的路線圖。從識別挑戰到利用其生物學特性設計精準聯合方案,我們正在促成一段基于科學理解的、真正的“喜結良緣”,旨在為這部分難治性患者帶來新的曙光。